Berikutan laporan hasil keberkesanan awal (interim efficacy result) vaksin daripada beberapa syarikat farmaseutikal yang telah diumumkan sepanjang beberapa minggu lalu, kami sedar terdapat persoalan sama ada vaksin-vaksin ini selamat untuk digunakan. Kami juga sedar terdapat kebimbangan dalam kalangan masyarakat awam jika imunisasi melalui vaksinasi ini berupaya mencegah jangkitan oleh varian baharu (new variant) SARS-CoV-2 yang dikenali sebagai Variant of Concern 202012/01 (juga dikenali sebagai B.1.1.7). Varian ini pertama dikesan di Britain, kemudian dilaporkan di beberapa negara lain termasuk Amerika Syarikat, Jerman, Jepun, China, dan kini bilangan negara yang melaporkannya kian meningkat.
Bagi menjernihkan kekeruhan dan kecelaruan, kami telah mengumpulkan fakta dan maklumat terkini berkenaan usaha-usaha vaksinasi terhadap COVID-19 dari dalam dan luar negara.
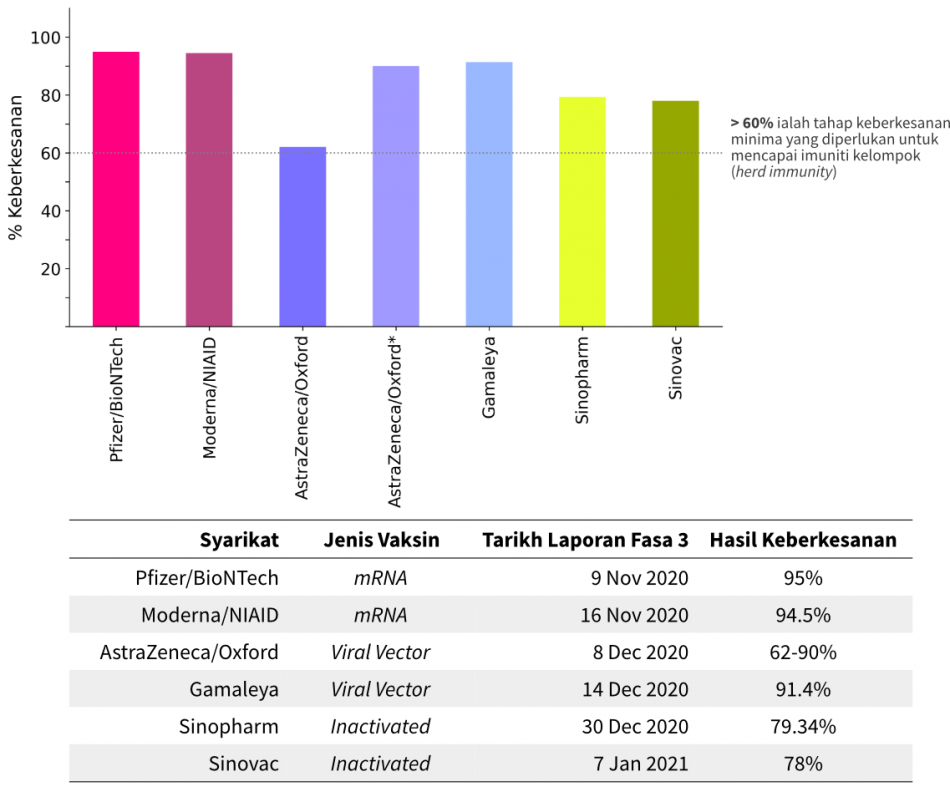
Beberapa syarikat farmaseutikal telah menyatakan hasil keberkesanan vaksin mereka setelah melalui percubaan klinikal (clinical trial) fasa ketiga. Sebelum memperoleh kelulusan untuk digunakan, syarikat farmaseutikal mesti menjalani tiga fasa ujian klinikal. Fasa pertama menentukan tahap keselamatan ubat-ubatan yang sedang dikaji, fasa kedua adalah untuk menentukan jumlah dan penjadualan dos, dan akhirnya fasa ketiga untuk menentukan keberkesanaan dalam kumpulan peserta yang ramai. Lazimnya, tahap pertama dan kedua memerlukan bilangan peserta dalam lingkungan puluhan hingga ratusan, manakala fasa ketiga memerlukan peserta dalam jumlah yang melangkaui sehingga puluhan ribu. Sebagai contoh, percubaan klinikal fasa ketiga bagi vaksin yang dihasilkan oleh Pfizer/BioNTech (Jerman), Moderna/NIAID (Amerika Syarikat), dan AstraZeneca/Oxford (Britain) masing-masing mempunyai peserta melebihi 30 ribu. Berikut merupakan senarai syarikat farmaseutikal yang telah melaporkan laporan hasil keberkesanan awal dari ujian klinikal fasa ketiga setakat minggu 4–10 Januari 2021.
Adakah vaksin-vaksin ini selamat? Ya. Hasil kajian dalam bidang imunisasi dan vaksinasi moden telah mencecah lebih seabad dan merupakan antara kejayaan terbesar dalam bidang perubatan selain daripada penemuan antibiotik dan teknologi pensterilan. Antara kegusaran kami ialah ada yang mendakwa bahawa vaksin untuk mencegah COVID-19 mengandungi virus SARS-CoV-2 yang dilemahkan atau dinyahaktifkan. Untuk makluman, vaksin yang menggunakan virus yang dilemahkan (attenuated virus vaccine) atau dinyahaktifkan (killed/inactivated virus vaccine) sudah tidak lagi popular dalam industri farmaseutikal namun masih digunakan. Kedua-dua teknologi ini merupakan teknologi terawal dalam proses pembikinan vaksin dan terbukti selamat. Kini terdapat pelbagai teknologi moden untuk menghasilkan vaksin, antaranya recombinant protein subunit, vector-based, virus-like particle (VLP), DNA-based, dan mRNA-based. Teknologi-teknologi baharu yang kami nyatakan ini mempunyai profil keselamatan yang lebih tinggi berbanding teknologi sebelumnya dan boleh disesuaikan (customizable) dengan lebih cepat apabila diperlukan.
Kenyataan seperti vaksin mempunyai cip mikro bagi mengutip data peribadi merupakan dakwaan yang tidak berasas. Ini mencerminkan bahawa anda terlalu ralit melayani teori konspirasi dan kurangnya membaca bahan-bahan ilmiah.
Antara kebimbangan lain ialah ada di antara kita yang menularkan dakwaan bahawa vaksin yang menggunakan teknologi mRNA boleh mengubah DNA penerimanya. Dakwaan sebegini pada awalnya berbaur ilmiah, namun langsung tidak tepat. Ini kerana mRNA merupakan molekul yang berbeza dengan DNA, dan proses integrasi DNA (DNA integration) memerlukan pelbagai komponen yang tidak terdapat di dalam vaksin mRNA. Dalam erti kata lain, proses integrasi mRNA ke dalam DNA adalah mustahil dari sudut biologi.
Ada juga yang berpendapat bahawa teknologi mRNA merupakan teknologi yang masih berada pada peringkat awal dan belum diuji sepenuhnya. Ini juga merupakan dakwaan yang tidak tepat. Teknologi mRNA untuk tujuan pencegahan dan merawat penyakit sudahpun dikaji seawal 1990-an dan kini usianya mencecah hampir 30 tahun. Sebagai perbandingan, teknologi bateri kompak Lithium ion (Li-Ion) berjaya dikomersilkan pada tahun 1991 oleh syarikat Sony, manakala ubat tenaga batin Viagra dibangunkan pada pertengahan 1980-an. Jika anda berpendapat teknologi mRNA ini terlalu muda, kami sarankan supaya anda semak semula kertas-kertas kajian sebelum mempercayai dakwaan pengguna internet membuta-tuli.
Ujian hanya dilakukan dalam masa kurang setahun merupakan satu lagi persoalan yang timbul. Tempoh paling singkat pernah direkodkan bagi pembangunan vaksin ialah vaksin bagi beguk (mumps) dan demam campak (measles) dengan tempoh pembangunan kurang 7 tahun (pertengahan 1950-an hingga awal 1960-an). Maka, bukankah tempoh satu tahun ini agak singkat? Pada awalnya, kami juga mempunyai pendapat yang sama. Namun, kita perlu melihat situasi sekarang dari sudut yang berbeza. Bidang kajian imunisasi dan industri farmaseutikal kini mempunyai akses kepada teknologi dan kepakaran yang tinggi berbanding dengan pertengahan abad ke-20. Akses kepada teknologi dan kepakaran ini membenarkan pembangunan vaksin berlaku dengan cepat.
Dalam masa satu tahun, kita sudahpun mempunyai data yang mencukupi bagi menyatakan bahawa vaksin untuk mencegah COVID-19 adalah efektif. Kami bersetuju bahawa terdapat beberapa perkara yang masih samar-samar berkaitan dengan imunisasi melalui vaksinasi, seperti ketahanan imuniti jangka masa panjang (long-term immune durability). Namun begitu di saat institusi kesihatan berada dalam keadaan genting, jumlah jangkitan yang sedang meningkat, kerugian ekonomi yang semakin tinggi, ditambah pula dengan musibah banjir yang menyukarkan kehidupan seharian di beberapa negeri, disajikan pula dengan ambang perebutan kuasa yang tidak berpenghujung di kalangan ahli-ahli politik yang sentiasa mempunyai makanan terhidang ketika lapar, pendapat sebegini yang terarah untuk menundakan program vaksinasi sepertinya tidak berhati perut dan tidak bersandarkan pada realiti semasa di mana orang kebanyakan tenat dan penat menghadapi pandemik yang kian hari kian mengikis kewarasan dan kewangan.
Ujian-ujian klinikal telah membuktikan keberkesanaan vaksin bagi mencegah keadaan jangkitan yang tenat (severe clinical outcome) dengan prognosis yang lemah. Syarikat farmaseutikal yang telah mengeluarkan laporan keberkesanan awal dengan analisis fasa akhir (endpoint analysis) menunjukkan vaksin mereka berjaya menghindarkan pesakit daripada dimasukkan ke hospital. Bagi mereka yang tidak mempunyai keakraban dengan cara ujian klinikal dilakukan, pernyataan di atas memberi gambaran seolah-olah vaksin-vaksin ini tidak melindungi daripada jangkitan. Kami berpendapat bahawa gambaran ini tidak tepat.
- Ujian-ujian klinikal menggunakan analisis fasa akhir untuk mengesan jangkitan yang menyebabkan zahirnya simptom (symptomatic infection) dalam dokumen protokol rasmi mereka ketika ujian klinikal fasa ketiga mula dijalankan. Ini tidak bermaksud vaksin ini tidak diuji untuk mencegah jangkitan yang tidak menzahirkan simptom (asymptomatic infection). Tambahan pula, dokumen yang disertakan oleh Moderna/NIAID ketika melaporkan hasil keberkesanan awal mereka menunjukkan bahawa vaksin mereka berupaya mencegah jangkitan yang tidak bersimptom setelah dos pertama diberikan.
Pada ketika ini, laporan keberkesanan awal mengeluarkan data terkini jangkitan yang memerlukan perhatian dan rawatan kerana ia merupakan satu ukuran yang cepat dan mudah untuk direkodkan. Adakah syarikat farmaseutikal mempunyai kebolehan untuk melakukan analisis jika vaksin mereka boleh mencegah jangkitan? Tentu sekali! Malangnya, analisis sebegini rumit dan mengambil masa, apatah lagi jika mereka perlu melakukannya ke atas 30 ribu peserta. Sebagai contoh, jika setiap peserta perlu hadir sebanyak 3 kali ke pusat kajian sepanjang tempoh ujian klinikal, maka jumlah sampel yang perlu dianalisis ialah sebanyak 90 ribu. Kami bukannya pakar dalam matematik, tapi kami faham jumlah itu terlalu tinggi. Bagi mereka yang berminat untuk mendalami topik analisis sampel dengan lebih lanjut, antara analisis yang mereka boleh lakukan ialah ujian kandungan antibodi immunoglobulin A (IgA) untuk sampel darah (blood serum) dan nasopharyngeal swab, ujian ELISA (enzyme-linked immunosorbent assay) untuk mengesan antibodi yang boleh mengecam protein nucleocapsid dan ORF8 dan dihasilkan oleh virus SARS-CoV-2, dan juga ujian virus neutralization.
Dos suntikan vaksin antara satu lagi persoalan yang sering kami lihat di laman sosial. Sukar bagi kami untuk menjawab soalan ini tanpa menulis satu bab yang panjang berkenaan tindak balas sistem imun badan manusia. Dalam bahasa mudah, 1 dos mungkin tidak mencukupi untuk menjana tindak balas yang efektif bagi melawan jangkitan SARS-CoV-2. Bagi mereka yang berminat untuk mendalami proses penjanaan tindak balas oleh sistem imun, proses ini merupakan proses yang rumit. Ia bermula dari pensampelan antigen (antigen sampling) oleh sel-sel dendritik (dendritic cells), kemudian penghijrahan sel-sel dendritik ke kelenjar limfa (migration to lymph node), diikuti dengan pengaktifan sel-sel T (T cells activation) dan pengaktifan sel-sel B (B cells activation), disusuli dengan penjanaan pusat percambahan (generation of germinal centers), seterusnya berakhir dengan penghasilan and rembesan antibodi (antibody production & secretion) ke dalam sistem peredaran darah oleh sel-sel plasma (plasma cells) dan penjanaan ingatan imun (immune memory) oleh sel-sel T dan B untuk memastikan ketahanan imun dalam jangka masa yang lama.

- Rajah lakaran skematik di sebelah kiri merupakan corak tindak balas sistem imun setelah menerima dos pertama dan kedua vaksin. Rajah di sebelah kiri merupakan data yang dikeluarkan oleh pasukan penyelidik di sebalik vaksin Moderna/NIAID. Data ini dilaporkan dalam jurnal The New England Journal of Medicine yang diterbitkan di atas talian pada 12 November 2020. Data berkenaan boleh didapati pada lampiran tambahan (supplemental appendix) di muka surat 21.
Ya, sistem imun kita merupakan sistem yang rumit. Anda tidak mungkin dapat memahaminya dengan melakukan carian internet selama setengah jam ataupun melalui mesej berantai. Untuk makluman pembaca, antara buku rujukan utama bagi bidang imunologi ialah Janeway’s Immunobiology setebal 924 muka surat.

Langkah pengedaran vaksin-vaksin ini pula merupakan antara proses yang bakal menjadi mimpi ngeri dari sudut logistik. Bukanlah di luar kebiasaan apabila ubat-ubatan perlu disimpan pada suhu rendah (contohnya, insulin) bagi memastikan ia tahan lama.
Antara vaksin-vaksin ini, vaksin yang dibangunkan oleh Pfizer/BioNTech perlu disimpan pada suhu serendah -70 hingga -80 darjah Celsius. Keperluan ini merupakan mimpi yang paling ngeri dari sudut logistik kerana ia memerlukan mesin pembeku khusus dan berada di luar capaian sekiranya anda berada di kawasan luar bandar. Berdasarkan rencana yang kami keluarkan beberapa hari yang lalu, kerajaan Malaysia merancang untuk mengagihkan vaksin Pfizer/BioNTech ke kawasan bandar dan vaksin AstraZeneca/Oxford ke kawasan luar bandar. Ini kerana vaksin AstraZeneca/Oxford hanya memerlukan suhu penyimpanan serendah 8 hingga 2 darjah Celsius.
Sebaik sahaja kerajaan mengumumkan pelan pengagihan vaksin Pfizer/BioNTech dan AstraZeneca/Oxford masing-masing ke kawasan bandar dan luar bandar, timbul teori-teori sundal yang mendakwa bahawa kerajaan mempraktikkan amalan pilih kasih. Teori ini timbul dek kerana hasil ujian klinikal menunjukkan vaksin Pfizer/BioNTech lebih efektif berbanding vaksin AstraZeneca/Oxford. Pembaca perlu sedar bahawa keputusan ini dibuat berdasarkan kepada faktor logistik. Melainkan jika anda mencadangkan bahawa kerajaan perlu membeli ratusan mesin pembeku khusus yang bernilai puluhan ribu seunit, maka kami yakin anda perlu melalui kursus perancangan kewangan. Jika anda berpendapat kerajaan perlu berusaha mendapatkan vaksin Pfizer/BioNTech untuk seluruh rakyat tidak kira lokasi, rakyat di kawasan luar bandar mungkin akan menerima vaksin yang telah luput dan rosak kerana tidak disimpan pada suhu yang sepatutnya.
Jika anda bimbang bahawa vaksin-vaksin ini mungkin tidak efektif untuk mencegah varian baharu SARS-CoV-2 iaitu varian B.1.1.7, anda tidak perlu khuatir. Kajian awal menunjukkan bahawa vaksin-vaksin ini boleh memberikan perlindungan yang efektif terhadap virus SARS-CoV-2 varian B.1.1.7 (rujuk laporan awal oleh pasukan penyelidik di University of Texas yang diterbitkan pada 7 Januari lalu). Seperti yang kami nyatakan di atas, penjanaan tindak balas sistem imun merupakan proses yang kompleks. Ia juga merupakan proses yang biasanya cemerlang untuk memberikan perlindungan menyeluruh. Konsep ini dinamakan sebagai tindak balas poliklonal (polyclonal response). Ini juga bermaksud virus SARS-CoV-2 perlu melalui proses mutasi yang lebih dramatik untuk menghindarkan dirinya dari tindak balas sistem imun.
Jika anda khuatir bahawa vaksin ini memudaratkan anda kerana terdapat kebarangkalian untuk mendapat alahan (allergic reaction) dan memberikan tindak balas buruk ubatan (adverse drug reaction), kami tidak menolak kebimbangan ini. Bagi mereka yang khuatir mengenai alahan, anda perlu berbincang mengenainya dengan doktor anda terlebih dahulu. Namun, kejadian alahan teruk (anaphylaxis) sangat jarang berlaku dengan kekerapan kira-kira 1 kes daripada sejuta penerima dos (rujuk kertas kajian McNeil et al. 2017). Ini bermaksud daripada 32 juta rakyat Malaysia, kita mungkin akan melihat kira-kira 30 kes alahan sekiranya kesemua rakyat Malaysia menerima suntikan vaksin. Sekali lagi, kami bukan pakar dalam matematik, tetapi jangkaan 30 kes alahan (dari jumlah seluruh rakyat Malaysia iaitu 31 juta) berbanding dengan jumlah kes jangkitan aktif dan kes kematian yang kian meningkat saban hari, tidak sukar sama sekali untuk kita membuat pilihan di sini.
Manakala untuk menjawab persoalan mengenai kesan tindak balas buruk ubatan, pengkaji-pengkaji dan pakar perubatan menekankan bahawa kita perlu menjangkakan kesan seperti sakit pada kawasan suntikan (pain at injection site) dan bengkak, demam gred rendah (low-grade fever) yang akan pulih dalam masa yang singkat, dan lain-lain. Kesemua tindak balas ini menunjukkan bahawa suntikan vaksin ini merangsang tindak balas sistem imun. Rujuk laporan kereaktifan (reactogenecity) bagi vaksin Pfizer/BioNTech dan Moderna/NIAID pada laman CDC USA.
Rencana ini sudah tiba di penghujungnya. Pada awal rencana ini, kami cuba untuk memberikan maklumat terkini berkenaan status ujian klinikal bagi 3 calon vaksin terkemuka iaitu vaksin yang dibangunkan oleh Pfizer/BioNTech, Moderna/NIAID, dan AstraZeneca/Oxford. Buat ketika ini, kami berpendapat untuk mengecualikan vaksin yang dibangunkan oleh syarikat-syarikat lain kerana kekurangan informasi terkini, terutama sekali informasi ujian klinikal fasa ketiga. Kemudian, kita berbincang secara ringkas profil keselamatan vaksin dan menjawab beberapa dakwaan yang salah berkenaan vaksin COVID-19. Perbincangan seterusnya menyentuh pula mekanisme penjanaan tindak balas sistem imun dalam bahasa ringkas. Seterusnya, kita menyentuh isu terkini berkenaan wabak COVID-19 iaitu kemunculan varian baharu iaitu varian B.1.1.7 dan implikasinya terhadap keberkesanan vaksin. Laporan awal membuktikan bahawa imunisasi melalui vaksinasi yang boleh didapati ketika ini boleh mencegah jangkitan varian baharu virus SARS-CoV-2. Pada akhir rencana ini, kita menyentuh isu yang sering menjadi sasaran kegemaran mereka yang meragui vaksin iaitu isu kesan sampingan. Isu ini merupakan isu yang sudah terus-menerus ditangkis sejak lewat 1990-an lagi. Malangnya golongan yang meragui vaksin secara agresif ini sering tertinggal kereta api dan kelihatan berpuas hati dengan menaiki basikal tayar pancit sambil menelan bait-bait fitnah yang dihamburkan oleh pihak yang tidak bertanggungjawab.
- Rencana nukilan Aizan Fahri, calon ijazah kedoktoran (PhD candidate) dalam bidang bioperubatan dengan pengkhususan dalam topik viral immunology di University of Rochester Medical Center, New York. Rujuk nota tambahan penulis bagi mendapatkan maklumat lanjut mengenai topik ini.